Número de jovens em planos cai e o de idosos com mais de 70 anos é o que mais cresce; fenômeno pode levar a desequilíbrio nas contas
Por Fabiana Cambricoli
O número de jovens com planos de saúde caiu nos últimos anos no País, enquanto o de idosos, em especial os mais velhos, aumentou de forma expressiva no mesmo período, segundo dados da Agência Nacional de Saúde Suplementar (ANS).
O fenômeno, dizem especialistas, amplia o desafio de equilibrar as contas do setor para operadoras de saúde e usuários, e escancara a urgência de alterações no modelo de prestação de serviço, que deve ter foco maior no acompanhamento de doenças crônicas e prevenção de complicações. Se nada for feito, afirmam, os custos podem aumentar a ponto de o plano de saúde passar a ser um artigo de luxo no futuro.
Historicamente, o maior volume de jovens entre os clientes ajuda a compensar o aumento de custos que acontece durante o envelhecimento, período da vida em que os beneficiários utilizam mais os planos. No Brasil, o envelhecimento populacional vem acontecendo de forma mais acelerada do que em outros países que passaram pelo processo, o que explica o aumento de clientes idosos.
Por outro lado, as crises econômicas de 2015 e dos anos de pandemia reduziram o número de empregos formais e, consequentemente, de beneficiários mais jovens. Isso porque 83% dos cerca de 50 milhões de brasileiros que possuem convênio médico são clientes de planos empresariais.
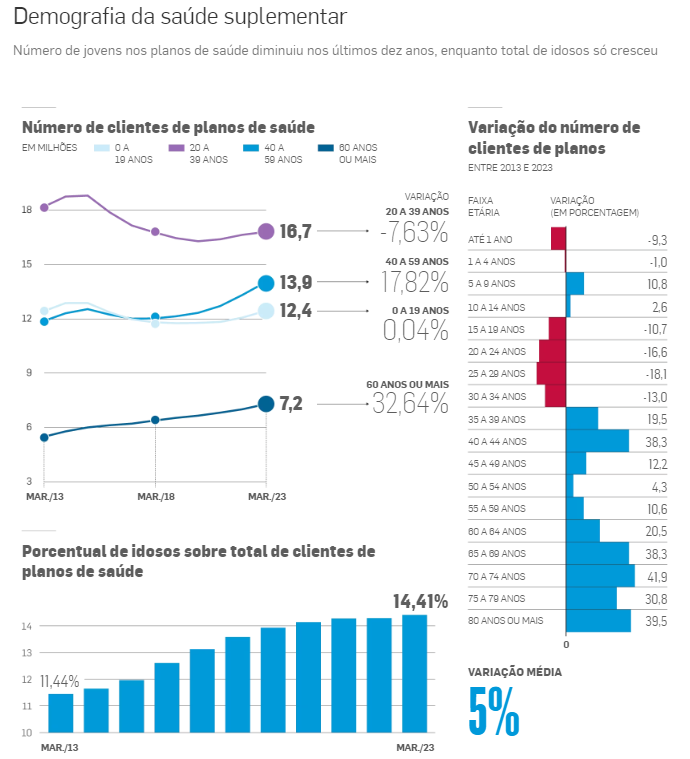
Segundo levantamento da ANS feito a pedido do Estadão, o número de beneficiários na faixa etária dos 20 aos 39 anos caiu 7,6% entre 2013 e 2023, enquanto o de maiores de 60 anos saltou 32,6% no período, índice muito superior à alta de 5,3% no total de clientes de convênios médicos.
A faixa etária com a maior queda foi a dos 25 aos 29 anos, com redução de 18,1% nos últimos dez anos. Já na outra ponta, o grupo de idosos de 70 a 74 anos aumentou 41,9%. A segunda faixa etária com maior aumento foi a de clientes com 80 anos ou mais – alta de 39,5%. Com isso, a proporção de idosos entre o total de clientes de convênios passou de 11,4% para 14,4% na última década.
“O progresso material e os avanços da Medicina estão permitindo que a gente viva mais. O que chama a atenção é a velocidade com que esse processo está acontecendo. O que estamos vivendo em 20 anos, países europeus demoraram mais de cem anos para viver”, diz José Cechin, superintendente executivo do Instituto de Estudos de Saúde Suplementar (IESS).
Além de o número de idosos estar aumentando no País, esse segmento populacional é o que registra a menor rotatividade nos planos. “Eles saem menos e trocam menos de operadora porque é mais difícil conseguirem trocar e porque a percepção de necessidade é maior. Muitas vezes o plano de saúde do idoso é rateado por toda a família”, diz Martha Oliveira, especialista em envelhecimento e CEO da Laços da Saúde, empresa especializada em cuidados domiciliares para idosos.
“Já os jovens, por terem planos ligados a empresas e menor percepção de necessidade, costumam ser quem mais perde, cancela ou troca de plano, em especial em momentos de crise econômica”, afirma.

‘Não é o envelhecimento o vilão’, diz especialista
Martha ressalta que o cenário demográfico não pode ser usado para culpabilizar e punir os idosos sobre o aumento de custos. Ela afirma que, embora seja verdade que o idoso custe mais ao plano, é preciso lembrar que ele também paga um valor mais alto do que os jovens. “Atrelar essa alta de custos dos planos ao envelhecimento é muito ruim. O idoso utiliza mais o plano, sim, mas se você souber fazer a gestão dessas pessoas, essa utilização a mais é custeada pelo valor mais alto que ele paga”, diz.
Estudo do IESS mostra que o custo médio com um beneficiário a partir dos 60 anos é de seis vezes o de um usuário de zero a 18 anos. O valor da mensalidade da última faixa etária também só pode ser seis vezes maior do que a da primeira, segundo regra da ANS. Cechin afirma que, entre os idosos mais velhos, a partir dos 80 anos, o custo sobe muito e que nem sempre o valor pago pelo beneficiário idoso é suficiente para cobrir as despesas assistenciais, mas admite que não é repassando todos os custos aos usuários que o problema será resolvido.
“Isso exige uma reestruturação hospitalar e campanhas e ações para a gente evitar o adoecimento e controlar doenças crônicas. Se não fizermos nada, o valor dos planos, que já está subindo acima da inflação, vai ficar ainda mais caro e o plano poderá passar a ser um artigo de luxo”, diz.
Ele defende que, além das operadoras, os empregadores, que são os principais contratantes de planos de saúde, também desenvolvam ações de prevenção e promoção da saúde para seus funcionários, o que ajudaria a melhorar a condição de saúde dos usuários e a reduzir os custos.
Martha concorda que o caminho para redução de custos no sistema sem punir o elo mais vulnerável – os beneficiários – passa pela prevenção e acompanhamento de doentes crônicos, além de uso mais inteligente dos recursos do sistema de saúde.
“Com certeza não é o envelhecimento que é o vilão. É preciso tirar o preconceito de cima dessa população. O sistema está cheio de desperdício, de refazimento. Falta organização e gestão, a pessoa fica perdida na rede. Temos que requalificar essa prestação de serviço. Se continuar como está hoje, teremos mesmo uma elitização. Menos pessoas terão condições de pagar pelo plano”, diz.
‘Preço ficou inviável’, diz filha de idoso que paga R$ 9 mil de mensalidade
É o que já está acontecendo com o aposentado Nelson Roberti, de 84 anos. Cliente da SulAmérica desde a década de 1990, ele paga hoje uma mensalidade de R$ 9 mil. “Sempre foi um valor alto, mas, de uns tempos para cá, com os reajustes, está ficando inviável. A aposentadoria dele não dá para pagar esse valor, a gente completa com a conta da família, mas está difícil manter”, conta a filha do idoso, a advogada Tatiana Saldanha Roberti, de 46 anos.
Ela reclama que, além das mensalidades altas, o pai sofre com queda na qualidade do serviço prestado. “O preço está cada vez maior e o serviço já não corresponde mais. Tivemos o descredenciamento de hospitais, laboratórios. Descredenciaram um hospital que sempre usamos, que fica a poucos minutos de casa. É muito ruim passar por isso justamente no momento da vida de maior vulnerabilidade. A gente se sente abandonado”, afirma.
Tatiana conta que outra dificuldade enfrentada pelos idosos é a troca de plano. “Com esse valor, eu cheguei a tentar procurar um plano mais barato, mas não encontro quase nenhuma opção. Já cotei todos que você pode imaginar, mas ou não o aceitam ou o valor ficaria maior”, diz ela. Procurada, a SulAmérica afirmou que o descredenciamento mencionado “foi uma decisão unilateral” do hospital e que foram “sugeridas outras opções de rede de atendimento com a mesma qualidade do serviço prestado”.
Marcos Novais, superintendente executivo da Associação Brasileira de Planos de Saúde (Abramge), afirma que há operadoras focadas no nicho de idosos e que as empresas vêm ampliando suas ações para tentar acompanhar mais de perto essa população. Ele reconhece, no entanto, que é necessário acelerar e ampliar essas ações.
“Os custos estão crescendo, mas temos que trabalhar para que eles tenham um aumento sustentável. Para isso, temos que usar mais telessaúde, ter atendimento personalizado com atenção continuada. Cada vez mais o trabalho vai ser de acompanhamento, isso ajuda na gestão do plano, mas temos um limitador: não há equipes suficientes para fazer isso com todos os usuários”, diz.
Ele diz que o grande desafio é conseguir realizar essas mudanças no mesmo ritmo do processo de envelhecimento da população. “Como esse processo está acontecendo mais rapidamente no Brasil, a gente acaba tendo custos mais elevados porque nossos investimentos nessa nova infraestrutura precisam ser mais rápidos também”, diz.
O cenário é uma das razões apontadas pelos planos para a crise financeira vivida pelo setor. De acordo com a Federação Nacional de Saúde Suplementar (FenaSaúde), as operadoras registraram em 2022 prejuízo operacional de R$11,5 bilhões, o pior resultado desde o início da série histórica, em 2001. Procurada para comentar os desafios do setor frente ao envelhecimento, a entidade não quis dar entrevista.
Para os especialistas, podemos olhar para exemplos de outros países que já passaram pelo processo de envelhecimento para buscar soluções para a equação. Cechin, do IESS, cita a necessidade de ações por parte dos governos, operadoras e empregadores para combater a obesidade, por exemplo. “Reduzir a obesidade diminui também risco de doenças cardiovasculares, problemas nas articulações, alguns tipos de câncer. Tem países, como a Holanda, com programas para enfrentar essa questão”, diz.
Martha também cita o país europeu. “Eles reconstruíram todo o sistema de saúde sob essa ótica do envelhecimento, com uma lógica de levar o cuidado ao paciente no seu domicílio, promover a autonomia, o autocuidado. A Alemanha criou postos específicos para dar conta do envelhecimento. A França também reorganizou seu sistema de saúde. É verdade que esses países tiveram muito mais tempo para se preparar, mas eles já passaram por isso, então podemos olhar e aprender com eles”, diz.
Siga o Agenda Capital no Instagram>https://www.instagram.com/agendacapitaloficial/
Com inormações do Estadão